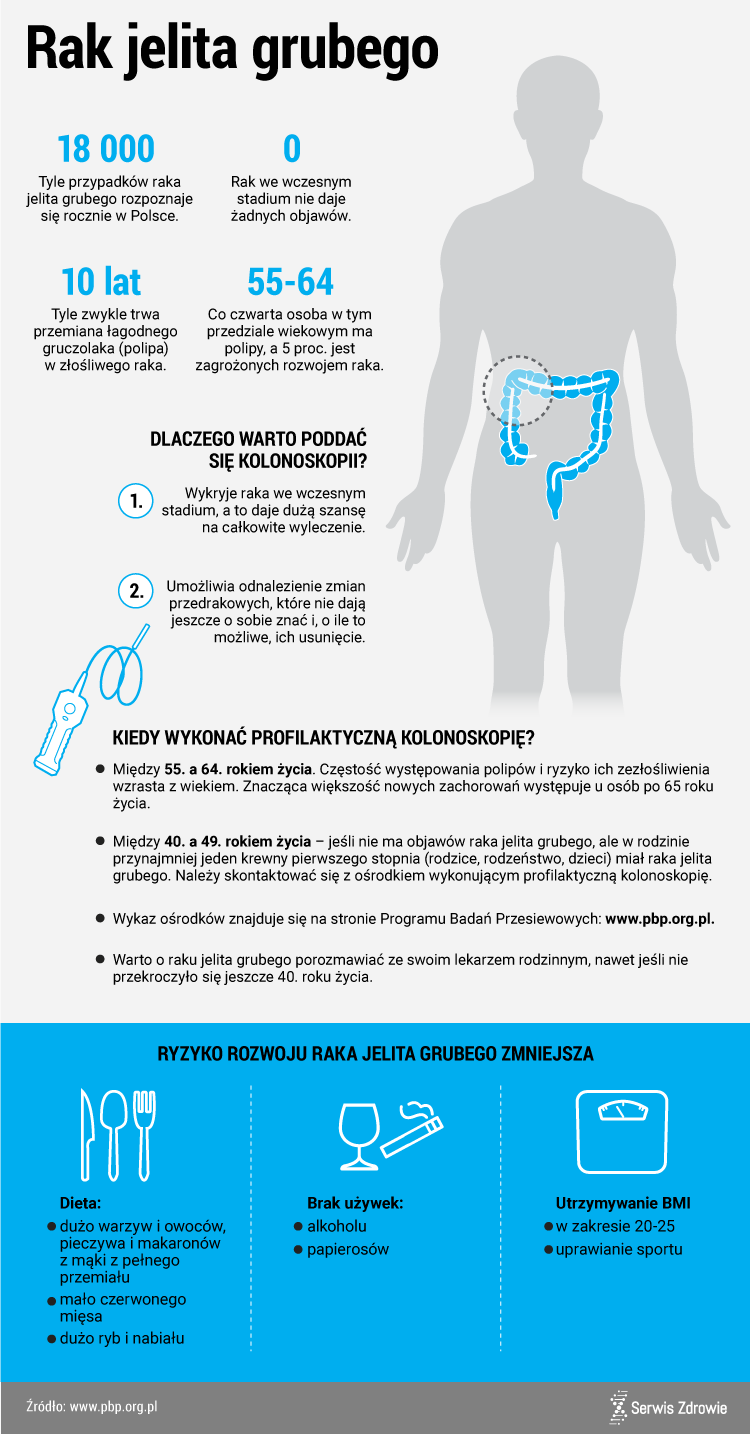
Według danych z 2015 roku rak jelita grubego zajmuje w naszym kraju 3 miejsce wśród przyczyn zgonów* z powodu nowotworów złośliwych, natomiast 2 pod kątem częstości zachorowań. [1]
Prognozy zachorowań i zgonów związane z nowotworami jelita grubego jasno pokazują, że zarówno zachorowalność jak i umieralność będzie się zwiększać u mężczyzn w wieku średnim (między 45, a 60 rokiem życia) i starczym (powyżej 60 roku życia), natomiast w populacji kobiet wzrost zachorowań będzie niewielki i związany ze spadkiem umieralności. W 90-95% przypadków zachorowanie na nowotwór złośliwy jelita grubego jest sporadyczne, w pozostałych 5-10% występuje podłoże dziedziczne. [13]
* 3 miejsce wśród przyczyn zgonów tyczy się raka okrężnicy – czyli jednego z odcinków jelita
Kto jest narażony na rozwój raka jelita grubego?
Wśród czynników determinujących zachorowanie wyróżniamy czynniki genetyczne oraz środowiskowe. Przykładowe czynniki ryzyka raka jelita grubego to:
1. Wiek
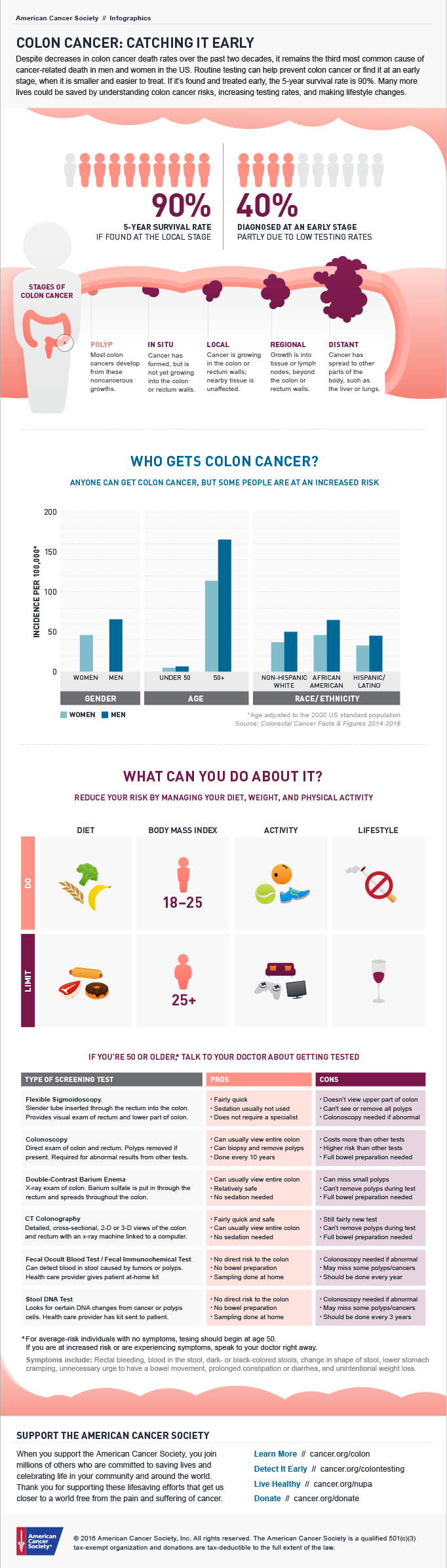
Raki zarówno okrężnicy jak i odbytnicy zwykle dotyczą pacjentów >40 roku życia, ze szczytem zachorowań >80 roku życia. Około 90% pacjentów z RJG ma ponad 50 lat.
2. Dieta
Większe ryzyko raka jelita grubego będzie występować u pacjentów odżywiający się dietą; ubogoresztkową, z bogatą w mięso czerwone (zwłaszcza przetworzone), niepokrywającą zapotrzebowanie na wapń. [7, 14, 15]
Badanie przeprowadzone w 2010 przez Cancer Council wykazało, że 1 na 6 nowych zachorowań na raka jelita grubego w Australii miała związek z konsumpcją zbyt dużej ilości mięsa czerwonego oraz przetworzonych produktów mięsnych. [3] Według WHO codzienne spożywanie 50g przetworzonych produktów mięsnych zwiększa ryzyko raka jelita grubego o 18%. Warto wspomnieć, że nie powiązano spożycia ryb ani drobiu ze wzrostem ryzyka. [4]
Według wytycznych z 2017 opracowanych przez Instytut Żywności i Żywienia powinniśmy ograniczyć spożycie mięsa czerwonego i przetworzonych produktów mięsnych do 500g (po obróbce termicznej) tygodniowo. [5]
Jeśli chodzi o błonnik, to okazuje się, że około 30/100 przypadków raka jelita grubego w Wielkiej Brytanii jest związanych ze stosowaniem diety ubogoresztkowej. [6] Redukcja spożycia błonnika zmniejsza wielkość stolca oraz zwiększa zastój mas kałowych. Doprowadza to do niekorzystnych zmian we florze bakteryjnej jelita grubego. Potencjalnie toksyczne oksydacyjne produkty uboczne degeneracji węglowodanów przez bakterie są obecne w dużej koncentracji w małych stolcach, utrzymując kontakt z błoną śluzową jelita przez dłuższy czas. [7]
Błonnik pobudza wzrost korzystnej flory jelitowej i przyspiesza pasaż jelitowy. Zwiększa objętość stolca, a pektyny mogą wiązać np. toksyczne metale ciężkie, doprowadzając do ich usunięcia z organizmu wraz z innymi niestrawionymi resztkami pokarmu. [8] Chroni przed: zaparciami, uchyłkowatością jelit, polipami, żylakami odbytu oraz nowotworami jelita grubego. Zwalnia wchłanianie tłuszczu, sprzyja obniżeniu się stężenia LDL w surowicy krwi. [22]
3. Nadmierna masa ciała
Otyłość (BMI >30) oraz nadwaga (BMI 25-30) zwiększają nie tylko ryzyko zachorowania, ale i śmierci z powodu raka jelita grubego. [9]
4. Aktywność fizyczna
Meta analiza z 2018 roku stworzona na podstawie 20 artykułów (18 grup badawczych) potwierdziła, że regularna aktywność fizyczna zmniejsza ryzyko zachorowania zarówno w grupie pacjentów z prawidłową, jak i nadmierną masą ciała. [10]
5. Używki
Zarówno alkohol jak i papierosy zwiększają zachorowalność na raka jelita grubego, zwłaszcza odbytnicy [11]. Około 7% zachorowań w Wielkiej Brytanii ma związek z papierosami, natomiast około 3% z alkoholem. [6] Papierosy zwiększają nie tylko zachorowalność ale i śmiertelność z powodu raka jelita grubego [11].
6. Inne choroby
U pacjentów z: cukrzycą typu 2, kamicą żółciową oraz akromegalią ryzyko rozwoju raka jelita grubego jest wyższe, w porównaniu do pacjentów zdrowych. [9, 11].
Zainteresowanie może wzbudzić związek cukrzycy typu 2 z rakiem jelita grubego. Jedna z hipotez twierdzi, że ich związek może być związany z podobnymi czynnikami ryzyka, takimi jak otyłość, czy dieta. Konkretne mechanizmy są jednak słabo poznane, a z obserwacja tego powiązania na dzień dzisiejszy nie pozwala na wyciągnięcie wiedzy, która mogła by być wdrożona do praktyki klinicznej. [12]
7. IBD – czyli choroby zapalne jelit
Zarówno choroba Crohna jak i wrzodziejące zapalenie jelita grubego (Collitis ulcerosa) stanowią czynnik ryzyka rozwoju raka jelita grubego. W przypadku choroby Crohna ryzyko jest 3x wyższe. U pacjentów z Collitis Ulcerosa aż 10x wyższe, niż u zdrowego człowieka. W przypadku uchyłkowatości jelit oraz IBS, czyli zespołu jelita drażliwego nie obserwujemy wzrostu ryzyka[13]
8. Nowotwory uwarunkowane genetycznie [15]
Do nowotworów jelita grubego uwarunkowanych genetycznie zaliczamy zespół polipowatości rodzinnej (FAP) oraz zespół Lyncha (HNPCC).
Zespół polipowatości rodzinnej ma związek ze 100% ryzykiem rozwoju RJG i wynika z mutacji w takich genach jak APC i MUTYH.
Zespół Lyncha niesie za sobą ryzyko na poziomie 30-70% i ma związek z mutacją w genach: MLH1, MSH2, MSH6, PMS.
Jeśli w twojej rodzinie pojawiały się przypadki zachorowań na RJG (zwłaszcza <50 roku życia) to możesz poprosić swojego lekarza rodzinnego o skierowanie do poradni genetycznej. W takiej poradni na podstawie wywiadu rodzinnego lekarz genetyk zaproponuje badanie poszczególnych genów.
Kwas masłowy w postaci Maślanu Sodu
Artykuł o Maślanie Sodu – TUTAJ
Objawy raka jelita grubego [15]
Objawy zależą od lokalizacji oraz stopnia zaawansowania. W przypadku raków prawej połowy okrężnicy często spotykamy się z utajonym krwawieniem. Pacjent ma dodatni wynik na krew utajoną w stolcu, a z biegiem czasu dochodzi do rozwoju niedokrwistości. W przypadku raków lewej połowy okrężnicy oraz odbytnicy zaniepokoić powinna nas jawna krew w stolcu (może wystąpić tzw. smolisty stolec, czyli czarny kał) oraz zmiana rytmu wypróżnień (biegunki, zaparcia). W przypadku raka ulokowanego w odbytnicy, większość guzów daje się wykryć w zasięgu palca poprzez badanie per rectum. Należy dodać, że we wczesnym stadium, kiedy rokowanie najlepsze RJG może być bezobjawowy.
Sanprobi IBS
Diagnostyka [16]
Najważniejszym badaniem jest kolonoskopia. Podczas tego badania lekarz może nie tylko obejrzeć błonę śluzową jelita, ale też usunąć np. polipy, które zwiększają ryzyko rozwoju RJG. Badanie umożliwia też pobranie wycinków np. z guza.
W Polsce istnieje program mający na celu wzrost wykrywalności RJG. Każdy pacjent:
• w wieku 50–65 lat niezależnie od wywiadu rodzinnego,
• w wieku 40–49 lat, jeśli u krewnego pierwszego stopnia wystąpiło zachorowanie na raka jelita grubego,
• w wieku 25–49 lat, pochodzących z rodzin, w których wystąpiły zachorowania na dziedzicznego raka jelita grubego niezwiązanego z polipowatością (hereditary non-polyposis colorectal cancer – HNPCC; zespół Lyncha).
może wykonać bezpłatnie badanie bez skierowania w pracowni endoskopowej mającej kontrakt z NFZ. Kolonoskopia pozwala nam na wykrycie RJG we wczesnym stadium, nawet gdy choroba przebiega bezobjawowo. Badanie wykonujemy też u pacjentów z niepokojącymi objawami takimi jak:
– podejrzenie krwawienia do światła przewodu pokarmowego,
– niedokrwistość niedoboru żelaza z niewyjaśnionej przyczyny,
– bóle jamy brzusznej z niewyjaśnionej przyczyny,
– zmiana rytmu wypróżnień,
W niektórych placówkach istnieje możliwość dopłaty za znieczulenie wykonywane przez anestezjologa.
Bifido Forte – 4 szczepy bakterii probiotycznych
Leczenie raka jelita grubego
W terapii korzystamy z takich metod jak: radioterapia, chemioterapia i leczenie chirurgiczne. Rokowanie zależy od stopnia zaawansowania w momencie wykrycia. Im wcześniejsza diagnoza, tym większe szanse na wyleczenie- dlatego tak ważne jest, aby uświadamiać bliskich, że przesiewowa kolonoskopia to wręcz konieczność. [15]
Jak zapobiec nowotworowi jelita grubego?
1. Kolonoskopia
Kolonoskopia umożliwia nie tylko wczesne wykrycie RJG, ale tez usunięcie łagodnych polipów, których obecność niesie ryzyko rozwoju raka. W zależności od tego: ile, jakiego rodzaju i jakiej wielkości polipów znajdziemy podczas badania zależy jego kolejny termin. Tak jak wyżej wspomniałam, każdy pacjent >50 roku życia bez względu na stan zdrowia, czy styl życia powinien udać się na badanie. Często pacjenci wstydzą się- jest to jak najbardziej zrozumiałe. Wizyta u chociażby ginekologa, czy urologa nie należy do najprzyjemniejszych i najbardziej komfortowych, ale tutaj chodzi o zdrowie, a często też życie.
2. Aktywność fizyczna [17]
To nie tylko sposób na piękną sylwetkę i sprawne ciało, ale też potężna broń przeciwko nowotworom takim jak:
– rak jelita grubego,
– rak piersi,
– rak endometrium,
Istnieją też dowody na związek aktywności fizycznej ze zmniejszonym ryzykiem:
– raka przełyku,
– raka płuc,
– raka wątroby,
3. Dieta
Do produktów, które zmniejszają ryzyko raka jelita grubego zaliczamy: [18, 19]
– produkty pełnoziarniste,
– produkty zawierające błonnik pokarmowy,
– nabiał,
– suplementy wapnia w dawce >200 mg na dzień,
Istnieją też ograniczone dowody na obniżenie ryzyka poprzez: [19]
– ryby,
– witaminę D,
– preparaty multiwitaminowe,
Do produktów, które zwiększają ryzyko zaliczamy: [19]
– przetworzone produkty mięsne,
– mięso czerwone,
– alkohol,
Dieta w prewencji raka jelita grubego może opierać się na zaleceniach Instytutu Żywności i Żywienia.
Codzienna dieta powinna zawierać:
– jak najwięcej warzyw i owoców (co najmniej 400g dziennie w następującej proporcji: 3/4 warzyw, 1/4 owoców),
– pełnoziarniste produkty zbożowe: chleb z pełnego przemiału, kasze, makaron razowy, ryż brązowy,
– nabiał – IŻŻ poleca, aby każda dorosła osoba spożywała 2 duże szklanki mleka dziennie. Mleko można zastąpić: jogurtem, kefirem, oraz częściowo serem.
Instytut promuje też też ograniczenie mięsa czerwonego i przetworzonych produktów mięsnych. Zaleca zwiększone spożycie ryb (w ilości 2 porcji/ tydzień, w tym raz ryby tłuste), nasion roślin strączkowych. Mięso czerwone można też zastąpić chudym mięsem drobiowym, oraz częściowo jajami [20] (których wg AHA bezpieczna ilość to 7 jaj/tydzień [21]).
Podsumowanie
Rak jelita grubego to poważny problem w społeczeństwie polskim. Cechuje się wysoką zachorowalnością oraz umieralnością. Możemy jednak poprzez styl życia znacząco zmniejszyć ryzyko jego wystąpienia. Wykonując regularnie badanie kolonoskopowe (co 10 lat powyżej 50 roku życia, lub częściej w zależności od obciążenia rodzinnego, czy chorób) możemy wykryć go w stadium, gdy terapia ma wysoką skuteczność. Los jest w naszych rękach, dlatego należy uświadamiać społeczeństwo, że zdrowy styl życia i regularne badania to klucz do zdrowia.
źródło: www.beseengetscreened.com