Nadciśnienie tętnicze pozostaje najważniejszym czynnikiem ryzyka przedwczesnych zgonów na świecie. Wartość ciśnienia tętniczego ma ścisły związek ze wzrostem ryzyka chorób układu krążenia, czy też niewydolności nerek zarówno u kobiet jak
i u mężczyzn [5].
Parametry ciśnienia
W Polsce o nadciśnieniu tętniczym mówimy, gdy średnia wartość ciśnienia zmierzonego w gabinecie lekarskim podczas conajmniej dwóch różnych wizyt wynosiła dla ciśnienia skurczowego ≥140 mm Hg lub/i dla rozkurczowego (DBP) ≥90 mm Hg. Po wykonaniu poprawnego technicznie badania ciśnienia tętniczego należy na podstawie wartości zawartych w poniższej tabeli określić, do jakiej kategorii dana wartość powinna zostać przypasowana. [3]
| Kategoria | Ciśnienie skurczowe | Ciśnienie
rozkurczowe |
|
| ciśnienie optymalne | <120 | i | <80 |
| ciśnienie prawidłowe | 120–129 | i/lub | 80–84 |
| ciśnienie wysokie prawidłowe | 130–139 | i/lub | 85–89 |
| nadciśnienie tętnicze stopnia 1 | 140–159 | i/lub | 90–99 |
| nadciśnienie tętnicze stopnia 2 | 160–179 | i/lub | 100–109 |
| nadciśnienie tętnicze stopnia 3 | ≥180 | i/lub | ≥110 |
| izolowane nadciśnienie tętnicze skurczowe | ≥140 | i | <90 |
źródło tabeli: https://kardiologia.mp.pl/wytyczne/esc/nadcisnienie-tetnicze/196239,postepowanie-w-nadcisnieniu-tetniczym-2018 [1]
Czy zawsze chwilowo podniesione ciśnienie oznacza nadciśnienie? [1,3]
Po pierwsze, aby stwierdzić u pacjenta nadciśnienie, należy wykonać prawidłowy pomiar, przed którym pacjent przez około 5 minut powinien pozostawać w pozycji siedzącej, w spokojnym otoczeniu. Ciśnienie powinno zostać zmierzone 3 razy w odstępie 1-2 minut. Ostateczne ciśnienie tętnicze, to średnia z dwóch ostatnich pomiarów. U niektórych pacjentów taki kilkuminutowy relaks nie jest wystarczający – pomimo tego, że podczas pomiarów domowych ciśnienie zawsze mieści się w granicach normy, to gdy pomiar wykonywany jest w przychodni, czy gabinecie lekarskim ciśnienie wzrasta dając wynik, który można uznać za nieprawidłowy. W takiej sytuacji podejrzewamy tak zwany „efekt białego fartucha”. Aby odróżnić nadciśnienie „białego fartucha” od klasycznego nadciśnienia posługujemy się dwoma narzędziami – pomiarami domowymi oraz ABPM. ABPM, to automatyczne monitorowanie ciśnienia tętniczego przez specjalny aparat. Aparat wielokrotnie w ciągu doby wykonuje pomiary, które są następnie odczytywane przez komputer analizowane przez lekarza.
W Ameryce mówią inaczej
Amerykańskie wytyczne z 2017 roku zmieniły wartość ciśnienia tętniczego uznawaną za nadciśnienie. Wartości ciśnienia tętniczego w przedziale 130–139/80–89 mm Hg, określane dotychczas za wartości prawidłowego i wysokiego prawidłowego ciśnienia tętniczego lub stanu przednadciśnieniowego, zaklasyfikowano jako pierwszy stopień nadciśnienia tętniczego. Zmianę poczyniono na podstawie wyników badań. Amerykanie uważają, że ryzyko udaru mózgu i choroby wieńcowej jest wyższe u pacjentów z ciśnieniem tętniczym 130–139/85–90 mm Hg, w porównaniu z osobami z ciśnieniem <120/80 mm Hg. Mówią, że jest to 2x większe ryzyko dla udaru mózgu i 1.5x większe ryzyko dla choroby wieńcowej. [2]
Kwasy tłuszczowe omega-3 dla zdrowia naczyń krwionośnych – KUP TUTAJ
Co złego jest w nadciśnieniu? [3]
Niewyrównanie nadciśnienie tętnicze znacząco zwiększa ryzyko kolejnych chorób, takich jak:
– zawał serca,
– udar mózgu,
– upośledzenie czynności i niewydolność nerek,
– niewydolność serca,
– zmiany w naczyniach siatkówki (retinopatia nadciśnieniowa),
Do dodatkowych czynników ryzyka chorób układu sercowo-naczyniowego poza nadciśnieniem tętniczym zaliczamy:
– płeć męską,
– wiek (powyżej 54 lat dla kobiet i 64 lat u mężczyzn),
– palenie papierosów,
– podwyższone stężenie cholesterolu całkowitego,
– obniżone stężenie cholesterolu HDL,
– podwyższone stężenie kwasu moczowego,
– cukrzycę,
– nadmierną masę ciała (nadwagę i otyłość),
– siedzący tryb życia,
– wczesną menopauzę
– przedwczesna chorobę sercowo-naczyniową w wywiadzie rodzinnym (<55. rż. u mężczyzn, <65. rż. u kobiet
Mamy poważny problem
Choroby układu krążenia są najczęstszym powodem zgonów ludności Polski. O ile w 1960 r. były one odpowiedzialne za mniej niż jedną czwartą (23,4%) wszystkich zgonów, to już trzydzieści lat później -w 1991 r. – były przyczyną ponad połowy zgonów (52,7%). Od tego czasu udział chorób układu krążenia w ogólnej liczbie zgonów powoli zmniejsza się i w 2014 r. z ich powodu zmarło w Polsce 169 735 osób (441 na każde 100 tys. ludności). Były one zatem odpowiedzialne za 45,1% wszystkich śmierci wśród Polaków: 40,3% wśród mężczyzn i 50,3% wśród kobiet. Odsetek zgonów z powodu ChUK jest w Polsce znacznie większy od przeciętnego dla krajów UE28 (38,1%), ale równocześnie jest mniejszy niż w większości krajów postsocjalistycznych. [4]
Według badania NATPOL z 2011, rozpowszechnienie nadciśnienia tętniczego wśród pacjentów między 18, a 79 rokiem życia zwiększyło się przez 10 lat z 30 do 32%, czyli do około 9 milionów osób. Na podstawie badania POLSENIOR, okazuje się, że w Polsce mamy około milion osób z nadciśnieniem tętniczym po 80. roku życia. Utrzymanie się obserwowanych tendencji może spowodoważ, że do roku 2035 liczba pacjentów z nadciśnieniem tętniczym zwiększy się o 50%! [5]
2 tyś IU witaminy D3 w atrakcyjnej cenie – KUP TUTAJ
Dlaczego mam nadciśnienie? [3]
Należy wspomnieć parę słów na temat etiologii ciśnienia tętniczego. Nadciśnienie tętnicze dzielimy na pierwotne i wtórne.
Nadciśnienie tętnicze pierwotne- jest najczęstsze. Dotyczy około 90% pacjentów. Nie mamy tutaj jednoznacznej uchwytnej przyczyny. Można mieć do niego predyspozycje genetyczne.
Nadciśnienie tętnicze wtórne – tutaj przyczynę można konkretnie podać. Wtórne nadciśnienie tętnicze może mieć mnóstwo przyczyn.
Przykładowe to:
– choroby nerek,
– zespół Cushinga,
– zespół rakowiaka,
– nadczynność przytarczyc,
– stany zwiększonego ciśnienia wewnątrzczaszkowego,
– zatrucie kokainą,
– leki: preparaty lukrecji*, glikokortykosteroidy, doustna antykoncepcja hormonalna, niesteroidowe leki przeciwzapalne.
Możemy też mówić o izolowanym nadciśnieniu skurczowym, które może być spowodowane np. niedokrwistością i niedoczynnością tarczycy.
* Jeśli chodzi o lukrecję, to powoduje ona hipokaliemię oraz wzrost ciśnienia tętniczego. Aby uniknąć niekorzystnych efektów należy ograniczyć jej spożycie do 10-30g/ dzień i nie więcej niż pół filiżanki herbaty z lukrecji. [8]
Nadciśnienie tętnicze pierwotne
Patogeneza jest wieloczynnikowa – udział odgrywają czynniki genetyczne oraz środowiskowe. Dysfunkcja może dotyczyć układu RAA, układu współczulnego, działania peptydów natriuretycznych, czy substancji wytwarzanych przez śródbłonek naczyniowy. [3]
Niestety obraz kliniczny pierwotnego nadciśnienia tętniczego jest niecharakterystyczny. Najczęściej choroba ma przebieg bezobjawowy, natomiast część pacjentów może zgłaszać bóle głowy, czy też łatwe męczenie się. Najlepszym sposobem na wychwycenie zbyt wysokiego ciśnienia jest jego regularne mierzenie. [3]
Czynniki zwiększające ryzyko zachorowania [6]
1. Zachorowania w rodzinie
Jeśli twoi bliscy krewni mieli nadciśnienie, to mam dla ciebie złą wiadomość. Twoje ryzyko jest wyższe.
2. Wiek
Podczas gdy człowiek się starzeje tętnice tracą swoją elastyczność. Zwiększa to ryzyko nadciśnienia.
3. Płeć
Do 64 roku życia mężczyźni mają większe ryzyko nadciśnienia tętniczego, natomiast od 65 roku życia to kobiety są bardziej „predysponowane”.
4. Przewlekła choroba nerek
Niestety – choroby nerek zwiększają ryzyko zachorowania.
5. Brak aktywności fizycznej
Regularna aktywność fizyczna obniża ryzyko nie tylko nadciśnienia, ale i cukrzycy, czy też otyłości.
6. Dieta
O diecie w nadciśnieniu tętniczym dowiesz się poniżej. Jeśli chcesz zadbać o zdrowie swojego układu sercowo-naczyniowego wystrzegaj się tłuszczów trans (opisanych na etykiecie jako częściowo uwodornione/utwardzone kwasy tłuszczowe), ogranicz produkty będące źródłem nasyconych kwasów tłuszczowych (mięso, pełnotłusty nabiał, oleje tropikalne – np. olej kokosowy). Regularnie spożywaj orzechy. Umieść w swojej diecie oliwę z oliwek i zadbaj o odpowiednie spożycie warzyw i owoców oraz produktów z pełnego ziarna. Są one źródłem błonnika, który zmniejsza wchłanianie cholesterolu z przewodu pokarmowego przyczyniając się do obniżenia jego całkowitego stężenia we krwi. Ogranicz dosalanie potraw i zrezygnuj z produktów typu instant będące źródłem potężnej dawki sodu.
7. Nadmierna masa ciała
Otyłość zwiększa ryzyko nie tylko nadciśnienia, ale i cukrzycy, czy ogólnego ryzyka chorób układu sercowo-naczyniowego.
8. Palenie papierosów[5]
Wypalenie każdego papierosa wywołuje istotny wzrost BP i częstości rytmu serca, który utrzymuje się ponad 15 minut. Uzyskano również dowody na szkodliwy wpływ palenia biernego.
Resveratrol od AH – skoncentrowane źródło silnego antyoksydantu – KUP TUTAJ
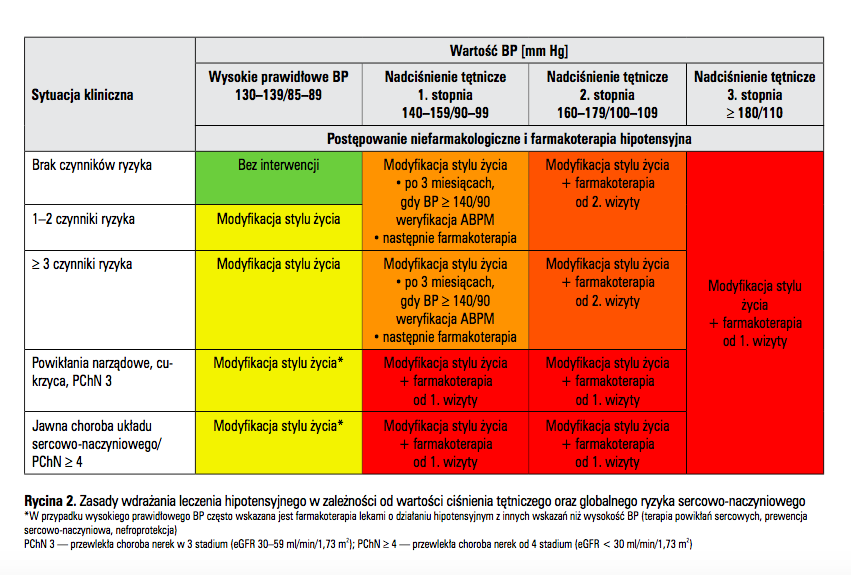
Leczenie nadciśnienia
Źródło: Polskie Towarzystwo Nadciśnienia Tętniczego Wytyczne 2015
W leczeniu farmakologicznym korzystamy z leków takich jak:
1. Diuretyki,
2. Beta Blokery,
3. Blokery kanału wapniowego,
4. Inhibitory ACE (konwertazy angiotensyny),
5. Blokery receptora angiotensynowego.
Ilość leków, ich rodzaj oraz dawki, powinny być ustalone indywidualnie przez lekarza. Należy pamiętać, że kluczem do sukcesu terapeutycznego jest regularność w przyjmowaniu lekarstw. Oprócz standartowego leczenia farmakologicznego jak widać na powyższej tabeli stosujemy modyfikacje stylu życia.
Modyfikacje stylu życia w nadciśnieniu
Na leczenie niefarmakologiczne składają się:
1. Normalizacja masy ciała,
2. Zachowanie odpowiedniej diety ze zmniejszeniem spożycia tłuszczów- zwłaszcza nasyconych, ograniczenie spożycia alkoholu i soli,
3. Zaprzestanie palenia tytoniu,
4. Zwiększenie systematycznej aktywności fizycznej.
Normalizacja masy ciała
Szacuje się, że obniżenie masy ciała o 10 kg przyczynia się do obniżenia ciśnienia skurczowego o około 5–20 mm Hg, a efekt hipotensyjny redukcji masy ciała jest większy u chorych z otyłością niż u osób z masą zbliżoną do prawidłowej. [5] Metaanaliza 25 badań wykazała, że ubytek masy ciała wynoszący około 5.1 kg wiązał się z obniżeniem ciśnienia skurczowego o 4.4 mmHg
i rozkurczowego o 3.6 mmHg [8]. Zmniejszenie masy ciała, a zwłaszcza otyłości typu brzusznego, powoduje nie tylko obniżenie BP, lecz również redukcję dyslipidemii i insulinooporności. [5]
Prozdrowotna kurkumina z dodatkiem piperyny zwiększającej biodostępność polifenolu – KUP TUTAJ
Dieta – ogólne zalecenia
Poniżej znajdziecie ogólne zalecenia rekomendowane dla pacjentów z nadciśnieniem tętniczym. Należy wspomnieć, że według zaleceń Polskiego Towarzystwa nadciśnienia tętniczego warto żywić się według diety DASH (Dietary Approaches to Stop Hypertension). Poniższe zasady są z tą dietą spójne, natomiast na temat samej diety DASH powstanie kolejny artykuł.
1. Sól w diecie
Dieta chorych na nadciśnienie tętnicze nie powinna zawierać więcej niż 5 g soli kuchennej/dobę. Efekt hipotensyjny obniżenia spożycia sodu dotyczy osób tak zwanych „sodowrażliwych” -jest większy u osób rasy czarnej, osób starszych, pacjentów z cukrzycą, zespołem metabolicznym i przewlekłą chorobą nerek. Ograniczenie soli umożliwia redukcję liczby i dawek leków hipotensyjnych. [5]
Aby obniżyć spożycie soli:
1. Nie dosalaj potraw. Sól zastąp ziołami.
2. Opieraj swoją dietę na niskoprzetworzonych produktach. Dania gotowe (zwłaszcza typu „instant”) są często bogate w sód.
3. Unikaj produktów, które były konserwowane przez związki sodu. Należą do nich np. wędliny i inne wyroby mięsne zakonserwowane azotynem sodu.
Pamiętaj, że nadmierne spożycie soli wiąże się ze wzrostem ryzyka: [8]
– chorób układu sercowo-naczyniowego,
– przewlekłej choroby nerek,
– białkomoczu,
– zwiększonej aktywności układu współczulnego.
2. Potas ma znaczenie
Warto, aby zmniejszoną podaż sodu połączyć ze wzrostem spożycia potasu. Według wytycznych PTNP z 2015 roku w diecie pacjentów z nadciśnieniem należy zwiększyć spożycie warzyw i innych pokarmów pochodzenia roślinnego bogatych w potas do 4–5 porcji, czyli 300-400 gram na dzień [3,5]. Należy pamiętać, że to zalecenie nie dotyczy pacjentów ze zwiększonym ryzykiem hiperkaliemii, bądź niewydolnością nerek. Trzy duże metaanalizy potwierdziły ujemną zależność między spożyciem potasu a ciśnieniem tętniczym [8].
Do produktów bogatych w potas zaliczamy:
– mak,
– pistacje,
– awokado,
– suszone owoce,
– orzechy, nasiona i pestki,
– ziemniaki i bataty,
– pomarańcze i banany,
– warzywa: szpinak, pomidor, pieczarki, cukinia, brokuł, jarmuż, natkę pietruszki, strączki (fasola, soja, soczewica), - pełnoziarniste produkty zbożowe.
3. Tłuszcze w diecie – dobra zmiana
Ogranicz spożycie: tłuszczów nasyconych, tłuszczów trans i cholesterolu, poprzez ograniczenie spożycia tłustego mięsa
i pełnotłustego nabiału.
Sięgnij po roślinne źródła dobroczynnych jedno- i wielonienasyconych kwasów tłuszczowych. Należą do nich: olej rzepakowy, olej lniany, olej z pestek winogron, oliwa z oliwek.
Należy pamiętać o regularnym spożywaniu ryb, zwłaszcza tych tłustych. Są one źródłem kwasów tłuszczowych omega 3. Kwas DHA i EPA mają działanie hipotensyjne- poprawiają funkcjonowanie śródbłonka wyścielającego naczynia krwionośne oraz zwiększają syntezę tlenku azotu (NO) o działaniu wazodilatacyjnym. [8]
4. Alkohol
Niestety prawda jest brutalna- istnieje bezpośredni związek między ilością wypijanego alkoholu, a wartością ciśnienia tętniczego. Łączne tygodniowe spożycie alkoholu nie powinno przekraczać 140 g u mężczyzn i 80 g u kobiet. Dla przypomnienia- w 250 ml piwa, 100 ml wina i 25 g wódki zawarte jest 10 g czystego alkoholu. [5]
5. Koniec z paleniem
Tutaj nie ma taryfy ulgowej – należy też zwrócić uwagę na palenie bierne.
6. Aktywność fizyczna
Zalecana jest systematyczna aktywność o umiarkowanej intensywności w wymiarze 30-45 minut dziennie. Ćwiczenia wytrzymałościowe o charakterze areobowym, takie jak: chodzenie, trucht, bieganie, pływanie, czy rower należy uzupełnić o ćwiczenia
o charakterze oporowym (np. przysiady). Należy unikać dźwigania dużych ciężarów, a dla pacjentów w chorobami serca należy dopasować odpowiednią rehabilitację wykonywaną pod nadzorem medycznym
Aktywność fizyczna nie tylko sama w sobie obniża BP, ale zwiększa również szanse na obniżenie masy ciała, co przekłada się na większy efekt terapeutyczny.
Czy kawa zwiększa ryzyko nadciśnienia?
Obecne stanowisko naukowe oparte na badaniach nie wskazuje na wyższe ryzyko rozwoju nadciśnienia tętniczego lub wyższe wartości BP u osób regularnie pijących kawę. [5]
























Nona
4 czerwca 2022 o 14:56Dieta jest bardzo ważna przy nadciśnieniu. Szczególnie osoby narażone na choroby serca powinny unikać jedzenia tłustego, który może podnieść wyniki lipidogramu. W takich przypadkach powinno się chociaż raz w roku zrobić badania. Dlatego też laboratorium diagnostyki apeluje w kampanii zdrowy start na wiosnę w pakiecie rozszerzonym by zrobić wszystkie badania z pakietu i ocenić ryzyko chorób sercowo-naczyniowych